Ši medžiaga skirta žmonėms be medicininio išsilavinimo, norintiems daugiau sužinoti apie osteochondrozę, nei rašoma populiariuose leidiniuose ir privačių klinikų interneto svetainėse. Pacientai užduoda įvairių specialybių gydytojams klausimus, kurie apibūdina visišką osteochondrozės temos nesupratimą. Tokių klausimų pavyzdžiai: „kodėl man skauda osteochondrozę?“, „buvo nustatyta įgimta osteochondrozė, ką daryti? Galbūt tokio neraštingumo apoteozė gali būti laikoma gana dažnu klausimu: „Daktare, aš turiu pirminių chondrozės požymių, kaip tai baisu? Šis straipsnis skirtas susisteminti medžiagą apie osteochondrozę, jos priežastis, apraiškas, diagnostikos, gydymo ir profilaktikos metodus bei atsakyti į dažniausiai užduodamus klausimus. Kadangi mes visi be išimties sergame osteochondroze, šis straipsnis bus naudingas visiems.
Kaip yra tarpslankstelinio disko struktūra?
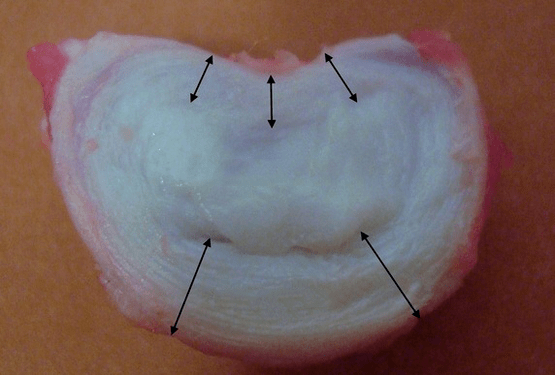
Kiekvienas tarpslankstelinis diskas susideda iš dviejų skirtingų dalių:
- išorinis pluoštinis žiedas, sudarytas iš tankių skaidulų, dengiančių diską iš išorės aplink perimetrą;
- vidinis elastinis komponentas yra pulpos branduolys.
Žiedinio fibrozinio žiedo pluoštai yra labai tankūs ir elastingi. Bėgant metams prarandamas elastingumas, o sulaukus 60 metų pluoštinis žiedas tampa standus. Tarp kiekvieno viršutinio ir apatinio slankstelio paviršiaus ir paties disko yra vadinamosios galinės plokštės, tai yra ribinės zonos tarp slankstelio ir disko. Dėl šių galinių plokštelių slanksteliai auga į aukštį, o per juos difuzijos būdu difuziškai maitinamas pulpos branduolys ir tarpslankstelinio disko audiniai, nes disko kremzlė nėra aprūpinama krauju ir neįnervuojama.
Jauno žmogaus sveiki tarpslanksteliniai diskai pasižymi dideliu medžiagų apykaitos greičiu. Jei kontrastą įvesite į įprastą diską, po 20 minučių jis iš jo išnyks.
Tyrimai parodė, kad suaugusio žmogaus kiekvieno tarpslankstelinio disko aukštis yra maždaug:
- 25% gretimų slankstelių aukščio gimdos kaklelio srityje;
- 20% krūtinėje;
- 33% juosmens.
Tai yra, juosmens srityje diskų storis yra didžiausias dėl didžiausios apkrovos. Laboratoriniais tyrimais įrodyta, kad vienas sveikas jauno žmogaus diskas gali atlaikyti iki 2,5 tonos statinę gniuždymo apkrovą. Sulaukus 70 metų šis skaičius sumažėja iki 110 kg! Tai yra, „senas ir išdžiūvęs diskas“ 22 kartus prasčiau susidoroja su apkrovos perkėlimu į šonus ir išlaikant padidintą slėgį žiede.
Kodėl taip atsitiko? Laikui bėgant pluoštinis žiedas palaipsniui susidėvi. Jis nebegali ištempti, o tik išsikiša į išorę, už disko, arba lūžta. Šerdis nustoja perduoti ir transformuoti vertikalią apkrovą į radialinę apkrovą. Su amžiumi įtampa palaipsniui kaupiasi diskų viduje, keičiasi jų struktūra. Jei visi šie procesai, paimti į atskirą diską, yra perkeliami į visą stuburą, tada klinikoje gauname būklę, vadinamą osteochondroze. Dabar galime pradėti apibrėžti.
Kas yra osteochondrozė
Ligos pavadinimas gąsdina, kai neaiškus. Medicininė priesaga „-oz“ reiškia kai kurių audinių proliferaciją arba padidėjimą: hialinozę, fibrozę. Pavyzdys galėtų būti kepenų cirozė, kai auga jungiamasis audinys, o funkcinio audinio – hepatocitų – tūris sumažėja. Gali susikaupti patologinis baltymas arba amiloidas, kurio paprastai neturėtų būti. Tada ši saugojimo liga bus vadinama amiloidoze. Gali smarkiai padidėti kepenys dėl riebalinės degeneracijos, kuri vadinama riebaline hepatoze.
Na, pasirodo, sergant tarpslanksteline osteochondroze tarpslankstelinių diskų kremzlės audinys padidėja, nes „chondros, χόνδρο“ iš graikų kalbos į rusų kalbą reiškia „kremzlė“? Ne, chondrozė, tiksliau, osteochondrozė nėra kaupimosi liga. Šiuo atveju tikrasis kremzlinio audinio augimas nevyksta; mes kalbame tik apie tarpslankstelinių kremzlinių diskų konfigūracijos pasikeitimą dėl daugelio metų fizinio aktyvumo, o aukščiau išnagrinėjome, kas vyksta kiekviename diske. Terminą „osteochondrozė“ į klinikinę literatūrą įvedė A. Hilderbrandtas 1933 m.
Osteochondrozė reiškia distrofinius-degeneracinius procesus ir yra normalaus, normalaus tarpslankstelinių diskų senėjimo dalis. Nė vienas nesistebime, kad 20-metės merginos veidas šiek tiek skirsis nuo jos veido sulaukus 70 metų, tačiau kažkodėl visi tiki, kad stuburas, jo tarpslanksteliniai diskai nevyksta tų pačių ryškių laikinų pakitimų. Distrofija yra mitybos sutrikimas, o degeneracija yra tarpslankstelinių diskų struktūros pažeidimas, atsirandantis po ilgo distrofijos laikotarpio.
Osteochondrozės priežastys ir jos komplikacijos
Pagrindine nekomplikuotos, fiziologinės osteochondrozės priežastimi galima laikyti žmogaus judėjimą: vaikščiojimą vertikaliai. Žmogus yra vienintelė rūšis žemėje, tarp visų žinduolių vaikštanti dviem kojomis, ir tai yra vienintelis judėjimo būdas. Osteochondrozė tapo žmonijos rykšte, bet mes išlaisvinome rankas ir sukūrėme civilizaciją. Stačiojo vaikščiojimo (ir osteochondrozės) dėka mes ne tik sukūrėme ratą, abėcėlę ir įvaldėme ugnį, bet ir galite sėdėti namuose šiltai ir skaityti šį straipsnį kompiuterio ekrane.
Artimiausi žmonių giminaičiai aukštesnieji primatai – šimpanzės ir gorilos kartais pakyla ant dviejų kojų, tačiau toks judėjimo būdas jiems yra pagalbinis, ir dažniausiai jie vis tiek juda keturiomis kojomis. Kad osteochondrozė išnyktų, kaip ir intensyvus tarpslankstelinių diskų senėjimas, žmogui reikia keisti judėjimo būdą ir pašalinti nuolatinę vertikalią stuburo apkrovą. Delfinai, žudikai ir banginiai neserga osteochondroze, o šunys, karvės ir tigrai – neserga. Jų stuburas nepriima ilgalaikių statinių ir smūginių vertikalių apkrovų, nes yra horizontalios būklės. Jei žmonija plauks į jūrą, o natūralus gabenimo būdas yra nardymas, tada osteochondrozė bus nugalėta.
Tiesi laikysena privertė žmogaus raumenų ir kaulų sistemą vystytis taip, kad apsaugotų kaukolę ir smegenis nuo smūginių apkrovų. Tačiau diskai – elastinės pagalvėlės tarp slankstelių – nėra vienintelis apsaugos būdas. Žmogus turi spyruoklinį pėdos skliautą, kelio sąnarių kremzles, fiziologinius stuburo linkius: dvi lordozes ir dvi kifozes. Visa tai leidžia „nenukratyti“ smegenų net bėgiojant.
Rizikos veiksniai
Tačiau gydytojus domina tie rizikos veiksniai, kuriuos galima modifikuoti ir išvengti osteochondrozės komplikacijų, sukeliančių skausmą, diskomfortą, ribotą judėjimą ir gyvenimo kokybės pablogėjimą. Panagrinėkime šiuos rizikos veiksnius, kuriuos gydytojai taip dažnai ignoruoja, ypač privačiuose medicinos centruose. Juk daug pelningiau nuolat gydyti žmogų, nei nurodyti problemos priežastį, ją išspręsti ir prarasti pacientą. Štai jie:
- išilginių ir skersinių plokščių pėdų buvimas. Dėl plokščių pėdų pėdos skliautas nustoja spyruokliuoti, o smūgis perduodamas aukštyn į stuburą nesuminkštėdamas. Tarpslanksteliniai diskai patiria didelį stresą ir greitai žlunga;
- antsvoris ir nutukimas – komentarų nereikia;
- netinkamas sunkių daiktų kėlimas ir nešimas, netolygus spaudimas tarpslanksteliniams diskams. Pavyzdžiui, jei pakelsite ir nešite bulvių maišą ant vieno peties, tada intensyvus krūvis kris ant vieno diskų krašto ir gali būti per didelis;
- fizinis pasyvumas ir sėslus gyvenimo būdas. Aukščiau buvo pasakyta, kad sėdint atsiranda didžiausias spaudimas diskams, nes žmogus niekada nesėdi tiesiai, o visada „šiek tiek“ pasilenkia;
- lėtinės traumos, slydimas ant ledo, intensyvus sunkumų kilnojimas, kontaktiniai kovos menai, sunkios kepurės, galvos smūgis į žemas lubas, sunkūs drabužiai, sunkių krepšių nešiojimas rankose.
Bendrieji simptomai
Simptomai, kurie bus aprašyti toliau, egzistuoja už lokalizacijos ribų. Tai yra dažni simptomai ir gali pasireikšti bet kur. Tai skausmas, judesių ir jutimo sutrikimai. Taip pat yra vegetatyvinių-trofinių sutrikimų arba specifinių simptomų, pavyzdžiui, šlapinimosi sutrikimų, bet daug rečiau. Pažvelkime į šiuos ženklus atidžiau.
Skausmas: raumenų ir radikulinis
Skausmas gali būti dviejų tipų: radikulinis ir raumeninis. Radikulinis skausmas yra susijęs su atitinkamos šaknies tarpslankstelinio disko išsikišimo ar išvaržos suspaudimu arba spaudimu šiame lygyje. Kiekviena nervų šaknis susideda iš dviejų dalių: jautrios ir motorinės.
Priklausomai nuo to, kur tiksliai nukreipta išvarža ir kokia šaknies dalis buvo suspausta, gali būti jutimo arba motorinių sutrikimų. Kartais abu sutrikimai pasireiškia vienu metu, išreikšti skirtingu laipsniu. Skausmas taip pat priklauso jutimo sutrikimams, nes skausmas yra ypatingas, specifinis jausmas.
Radikulinis skausmas: kompresinė radikulopatija
Radikulinis skausmas yra žinomas daugeliui; tai vadinama "neuralgija". Ištinusi nervinė šaknis audringai reaguoja į bet kokį smūgį, o skausmas yra labai aštrus, panašus į elektros šoką. Ji šaudo arba į ranką (nuo kaklo), arba į koją (iš apatinės nugaros dalies). Toks aštrus, skausmingas impulsas vadinamas lumbago: apatinėje nugaros dalyje – lumbago, kakle – cervicago, retesnis terminas. Tokiam radikuliniam skausmui reikia priverstinės, nuskausminamosios ar skausmą malšinančios pozos. Radikulinis skausmas iš karto atsiranda kosint, čiaudint, verkiant, juokiantis ar įsitempus. Bet koks patinusios nervų šaknelės šokas sukelia padidėjusį skausmą.
Raumenų skausmas: miofascialinis-tonizuojantis
Bet tarpslankstelinė išvarža ar disko defektas gali ir nesuspausti nervinės šaknelės, o judant sužaloti šalia esančius raiščius, fasciją, giliuosius nugaros raumenis. Tokiu atveju skausmas bus antrinis, skausmingas, nuolatinis, atsiras nugaros sustingimas, toks skausmas vadinamas miofascialiniu. Šio skausmo šaltinis bus nebe nervinis audinys, o raumenys. Raumenys gali reaguoti į bet kokį dirgiklį tik vienu būdu: susitraukimu. O jei stimulas užsitęs, raumenų susitraukimas virs nuolatiniu spazmu, kuris bus labai skausmingas.
Būdingas tokio antrinio, miofascialinio skausmo simptomas bus padidėjęs kaklo, apatinės nugaros dalies ar krūtinės ląstos stuburo sustingimas, tankių, skausmingų raumenų guzelių - „riedučių“ atsiradimas šalia stuburo, tai yra, paravertebralinis. Tokiems pacientams nugaros skausmai sustiprėja po kelių valandų „biuro“ darbo, ilgai nejudant, kai raumenys praktiškai negali dirbti ir yra spazminio būsenoje.
Jutimo sutrikimai
Jei iškyša ar išvarža, ar spazminis raumuo spaudžia jautrią nervo šaknelės dalį, atsiranda įvairių jutimo sutrikimų. Juos gali lydėti skausmas arba jie gali pasireikšti atskirai, skausmui jau praėjus. Būna ir visiškai neskausmingų jutimo sutrikimų formų, tačiau retai.
Daugeliui žinomas rankų ir kojų pirštų galiukų tirpimas (hipestezija arba visiška anestezija), sumažėjęs odos jautrumas ilgų dryžių pavidalu, radikulinio tipo. Kartais atsiranda parestezija arba formacija, „šliaužiojančios žąsies odos“ pojūtis. Dažniausiai jautrumo sutrikimai pasireiškia pėdose, rankų ir kojų pirštų galiukuose. Jutimo sutrikimai yra gana nemalonūs, tačiau jutimo sutrikimai nepadaro žmogaus neįgaliu, tačiau motorikos sutrikimai gali tai lemti.
Motorikos sutrikimai periferijoje
Jei pažeidžiamas motorinis neuronas arba aksonai, kurie yra nervo motorinės dalies dalis, atsiranda raumenų silpnumas arba visiškas nejudrumas. Antruoju atveju kalbame apie visišką paralyžių, o pirmuoju atveju - apie parezę. Parezė – tai dalinis paralyžius, kai raumuo neveikia visa jėga.
Dažniausiai tokie sutrikimai atsiranda kojose, su stuburo juosmeninės dalies iškilimais ir išvaržomis. Ten glūdi motorinės struktūros, kurios inervuoja blauzdos ir pėdos raumenis. Todėl, sergant pažengusia, komplikuota juosmens osteochondroze, pėda gali plakti. Jis pasisuka į vidų, žmogus yra priverstas aukštai pakelti koją, kad galėtų žengti mušimo pėda, tai vadinama steppage, „gaidžio eisena“.
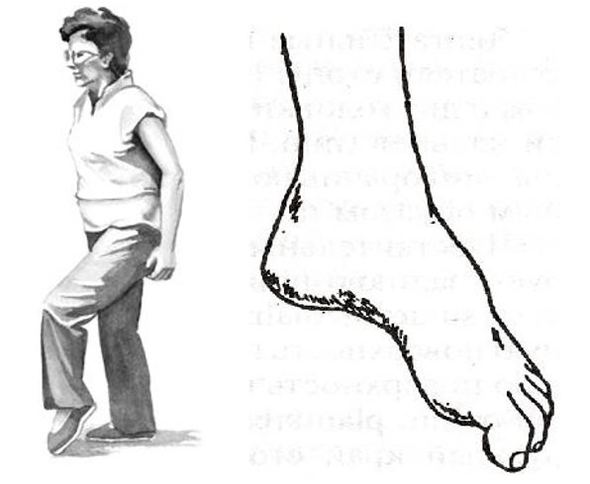
Tačiau visas judėjimo sutrikimų pavojus yra tas, kad jie gali būti izoliuoti ir nelydėti skausmo. Ir jei žmogus „neskauda“, jis gali laiku nepatekti į gydytoją. Todėl pacientams, turintiems progresuojančių iškilimų ir išvaržų, pavyzdžiui, juosmens srityje, labai svarbu periodiškai vaikščioti ant kojų pirštų ir kulnų bei stebėti raumenų darbą.
Vietiniai simptomai: pagrindiniai požymiai
Dabar panagrinėkime specifinius simptomus ir sindromus, būdingus gimdos kaklelio, krūtinės ląstos ir juosmens osteochondrozei. Eikime iš viršaus į apačią, nuo gimdos kaklelio srities žemyn, per krūtinės sritį, į juosmens-kryžmens sritį.
Osteochondrozės diagnozė
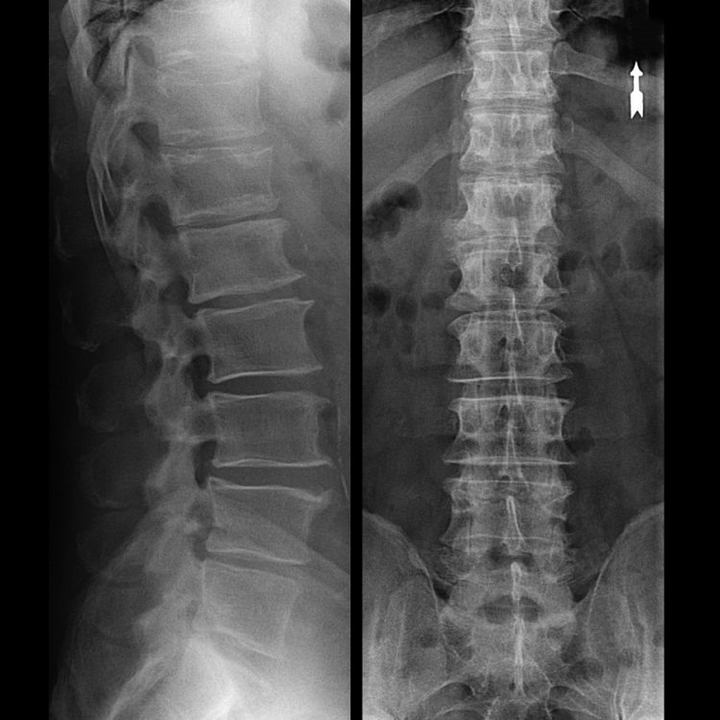
Tipiniais atvejais gimdos kaklelio ir kaklo-krūtinės ląstos stuburo osteochondrozė pasireiškia kaip aprašyta aukščiau. Todėl pagrindinis diagnozės etapas buvo ir išlieka paciento nusiskundimų nustatymas, gretutinių raumenų spazmų nustatymas naudojant paprastą raumenų palpaciją išilgai stuburo. Ar galima patvirtinti osteochondrozės diagnozę naudojant rentgeno tyrimą?
Gimdos kaklelio stuburo „rentgenograma“ ir net atliekant funkcinius lenkimo ir tiesimo testus, kremzlės nerodomos, nes jų audinys perduoda rentgeno spindulius. Nepaisant to, remiantis slankstelių vieta, galima daryti bendras išvadas apie tarpslankstelinių diskų aukštį, bendrą fiziologinio kaklo išlinkimo ištiesinimą - lordozę, taip pat ribinių auglių buvimą ant slankstelių, ilgai dirginus jų paviršius trapiais ir dehidratuotais tarpslanksteliniais diskais. Funkciniai testai gali patvirtinti kaklo stuburo nestabilumo diagnozę.
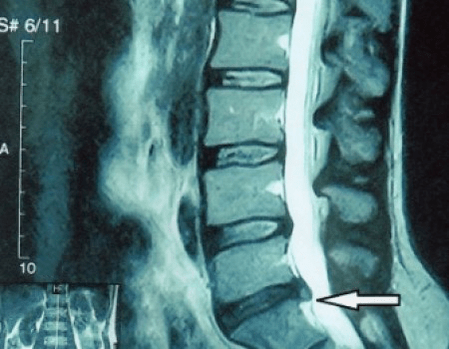
Kadangi pačius diskus galima pamatyti tik naudojant KT arba MRT, magnetinio rezonanso ir rentgeno kompiuterinė tomografija yra skirta norint išsiaiškinti vidinę kremzlės struktūrą ir darinius, tokius kaip išsikišimai ir išvaržos. Taigi, pasitelkus šiuos metodus, tiksliai nustatoma diagnozė, o tomografijos rezultatas yra indikacija, o netgi aktualijos vadovas chirurginiam išvaržos gydymui neurochirurgijos skyriuje.
Osteochondrozės komplikacijų gydymas
Dar kartą pakartokime, kad osteochondrozės, tokios kaip planuojamas disko senėjimas ir dehidratacija, išgydyti neįmanoma. Jūs tiesiog negalite leisti, kad viskas būtų sudėtinga:
- jei yra tarpslankstelinių diskų aukščio susiaurėjimo simptomų, tuomet reikia teisingai judėti, nepriaugti svorio ir vengti išsikišimų bei raumenų skausmo atsiradimo;
- jei jau turite išsikišimą, tuomet turite būti atsargūs, kad jis nesuplyštų pluoštinio žiedo, tai yra, kad iškyša nevirstų išvarža ir išvengtumėte iškilimų keliuose lygiuose;
- jei turite išvaržą, turite ją dinamiškai stebėti, reguliariai daryti MRT, vengti didinti jos dydį arba atlikti modernų minimaliai invazinį chirurginį gydymą, nes be išimties visi konservatyvūs osteochondrozės paūmėjimo gydymo metodai palieka išvaržą vietoje ir pašalina tik laikinus simptomus: uždegimą, skausmą, šaudymą ir raumenų spazmus.
Tačiau esant menkiausiam režimo pažeidimui, keliant sunkų svorį, hipotermiją, traumą, svorio padidėjimą (apatinės nugaros dalies atveju), simptomai vėl ir vėl grįžta. Aprašysime, kaip galite susidoroti su nemaloniais pojūčiais, skausmu ir ribotu judumu nugaroje paūmėjus osteochondrozei ir esant socialiniam toniniam sindromui atsiradusį išsikišimą ar išvaržą.
Ką daryti paūmėjimo metu?
Kadangi buvo ūmaus skausmo priepuolis (pavyzdžiui, apatinėje nugaros dalyje), prieš medicininę stadiją turite laikytis šių nurodymų:
- visiškai pašalinti fizinį aktyvumą;
- miegoti ant kieto (ortopedinio čiužinio ar kietos sofos), pašalinant nugaros svyravimą;
- patartina nešioti pusiau standų korsetą, kad būtų išvengta staigių judesių ir „iškraipymų“;
- Ant apatinės nugaros dalies turėtumėte uždėti masažo pagalvę su plastikiniais adatiniais aplikatoriais arba naudoti Lyapko aplikatorių. Reikia palaikyti 30 - 40 min., 2 -3 kartus per dieną;
- po to tepalai, kuriuose yra NVNU, tepalai su bičių ar gyvačių nuodais, gali būti įtrinami į apatinę nugaros dalį;
- po trynimo, antrą dieną galima apvynioti apatinę nugaros dalį sausame karštyje, pavyzdžiui, diržu iš šuns plaukų.
Dažna klaida – apšilimas pirmą dieną. Tai gali būti šildymo pagalvėlė, vonios procedūros. Tuo pačiu metu patinimas tik stiprėja, o kartu ir skausmas. Sušilti galima tik tada, kai praeina „didžiausias skausmo taškas“. Po to šiluma padidins patinimo "rezorbciją". Paprastai tai įvyksta per 2–3 dienas.
Bet kokio gydymo pagrindas yra etiotropinė terapija (priežasties šalinimas) ir patogenetinis gydymas (paveikiantis ligos mechanizmus). Jį lydi simptominė terapija. Dėl vertebrogeninio skausmo (sukeltas stuburo problemų) viskas yra taip:
- Siekiant sumažinti raumenų ir stuburo patinimą, nurodoma dieta be druskos ir suvartojamo skysčių kiekio ribojimas. Jūs netgi galite duoti tabletę švelnaus kalį tausojančio diuretiko;
- Ūminėje juosmens osteochondrozės fazėje trumpalaikis gydymas gali būti atliekamas NVNU ir raumenis atpalaiduojančių vaistų „injekcijomis“ į raumenis: kasdien. Tai padės sumažinti nervinio audinio patinimą, pašalinti uždegimą ir normalizuoti raumenų tonusą;
- poūmiu laikotarpiu, įveikus didžiausią skausmą, nebereikėtų daryti „injekcijų“, atkreipti dėmesį į atkuriamąsias priemones, pavyzdžiui, šiuolaikinius „B“ grupės vaistus. Jie efektyviai atkuria sutrikusį jautrumą, mažina tirpimą ir paresteziją.
Fizioterapinės priemonės tęsiasi, atėjo laikas osteochondrozės mankštos terapijai. Jos užduotis – normalizuoti kraujotaką ir raumenų tonusą, kai tinimas ir uždegimas jau atslūgo, tačiau raumenų spazmai dar nėra visiškai išnykę.
Kineziterapija (gydymas judesiu) apima gydomąją mankštą ir plaukimą. Gimnastika sergant kaklo stuburo osteochondroze nukreipta visai ne į diskus, o į aplinkinius raumenis. Jo užduotis yra palengvinti toninį spazmą, pagerinti kraujotaką, taip pat normalizuoti venų nutekėjimą. Tai lemia raumenų tonuso sumažėjimą, skausmo stiprumo ir nugaros sustingimo sumažėjimą.
Osteochondrozės pratimai turi būti atliekami po lengvo bendro apšilimo, ant „sušildytų raumenų“. Pagrindinis terapinis veiksnys yra judėjimas, o ne raumenų susitraukimo laipsnis. Todėl, siekiant išvengti atkryčio, negalima naudoti svarmenų; naudojamas gimnastikos kilimėlis ir gimnastikos lazda. Jų pagalba galite efektyviai atkurti judesių diapazoną.
Trynimas tepalais ir Kuznecovo aplikatoriaus naudojimas tęsiasi. Rodomas plaukimas, povandeninis masažas, Charcot dušas. Išblukimo paūmėjimo stadijoje nurodomi vaistai, skirti namų magnetoterapijai ir fizioterapijai.
Paprastai gydymas trunka ne ilgiau kaip savaitę, tačiau kai kuriais atvejais osteochondrozė gali pasireikšti tokiais pavojingais simptomais, kad gali prireikti operacijos ir skubiai.
Apie Shants apykaklę
Ankstyvosiose stadijose, ūminės stadijos metu, būtina apsaugoti kaklą nuo nereikalingų judesių. „Shants“ apykaklė tam puikiai tinka. Daugelis žmonių, pirkdami šią apykaklę, daro dvi klaidas. Jį renkasi ne pagal savo dydį, todėl jis tiesiog neatlieka savo funkcijos ir sukelia diskomforto jausmą.
Antra dažna klaida – ilgalaikis nešiojimas profilaktikos tikslais. Tai veda prie silpnų kaklo raumenų ir sukelia tik daugiau problemų. Ant apykaklės yra tik dvi nuorodos, pagal kurias ją galima nešioti:
- ūmaus skausmo atsiradimas kakle, sustingimas ir skausmas plintantis į galvą;
- jei būdami visiškai sveiki ketinate dirbti fizinį darbą, kurį atliekant kyla pavojus „įtempti“ kaklą ir paūmėti. Tai, pavyzdžiui, automobilio remontas, kai atsiguli po juo, arba langų plovimas, kai reikia ištiesti ranką ir užimti nepatogias pozicijas.
Apykaklę reikia nešioti ne ilgiau kaip 2–3 dienas, nes ilgesnis nešiojimas gali sukelti venų užsikimšimą kaklo raumenyse tuo metu, kai ateina laikas suaktyvinti pacientą. Apatinės nugaros dalies Shants apykaklės analogas yra pusiau standus korsetas, įsigytas ortopedijos salone.
Chirurginis gydymas ar konservatyvios priemonės?
Kiekvienam pacientui, progresavus simptomams, esant komplikacijoms, patartina atlikti MRT ir kreiptis į neurochirurgą. Šiuolaikinės minimaliai invazinės operacijos leidžia saugiai pašalinti gana dideles išvaržas be ilgo hospitalizavimo, neverčiant gulėti kelias dienas, nepakenkiant gyvenimo kokybei, nes atliekamos naudojant modernią vaizdo endoskopinę, radijo dažnio, lazerinę technologiją arba naudojant šaltą plazmą. Galite išgarinti dalį branduolio ir sumažinti slėgį, taip sumažindami išvaržos riziką. Ir jūs galite pašalinti defektą radikaliai, tai yra visiškai jo atsikratyti.
Nereikia bijoti operuoti išvaržų; tai nebėra ankstesnių tipų atviros operacijos praėjusio amžiaus 80–90-aisiais su raumenų išpjaustymu, kraujo netekimu ir vėlesniu ilgu atsigavimo laikotarpiu. Jie labiau primena nedidelę punkciją kontroliuojant rentgeno spinduliais, o vėliau naudojant šiuolaikines technologijas.
Osteochondrozės ir jos komplikacijų prevencija
Osteochondrozė, įskaitant komplikuotas, kurios simptomus ir gydymą aptarėme aukščiau, dažniausiai yra ne liga, o tiesiog neišvengiamo senėjimo ir priešlaikinio tarpslankstelinių diskų „susitraukimo“ apraiška. Osteochondrozei reikia nedaug, kad mūsų niekada nevargintų:
- vengti hipotermijos, ypač rudenį ir pavasarį, ir kritimo žiemą;
- nekelti svarmenų, o krovinius vežti tik tiesia nugara, kuprinėje;
- gerti daugiau švaraus vandens;
- nestorėkite, jūsų svoris turi atitikti jūsų ūgį;
- gydyti plokščias pėdas, jei tokių yra;
- reguliariai atlikti fizinius pratimus;
- užsiimti tokiais pratimais, kurie mažina nugaros apkrovą (plaukimas);
- atsisakyti blogų įpročių;
- psichinės įtampos kaitaliojimas su fizine veikla. Po kiekvienos pusantros valandos protinį darbą rekomenduojama keisti veiklos rūšį į fizinį darbą;
- Norėdami sužinoti, ar išvarža, jei tokia yra, progresuoja, galite reguliariai daryti bent jau rentgeno nuotrauką iš stuburo juosmeninės dalies dviem projekcijomis arba MRT;
Laikydamiesi šių paprastų rekomendacijų, visą gyvenimą išliksite sveika ir judri nugara.





















